Лапароскопия – эффективный метод лечения грыжи пищевода
Грыжа пищеводного отверстия диафрагмы является патологическим расширением пищевода, при котором происходит растяжение связок, фиксирующих пищевод и желудок. Верхняя часть выходит в грудную полость, происходят нарушения работы нижнего пищеводного сфинктера. В качестве лечения грыжи пищевода используют операцию.
Виды грыж пищеводного отверстия
Разновидности выделяют по особенностям анатомического строения.
Скользящая (аксиальная)
 Самый распространённый, приобретенный вид грыжи пищевода диафрагмы. При этом наблюдается свободное проникновение брюшной части пищевода, сфинктера и фундального отдела желудка в полость груди через отверстие пищевода, которое патологически расширено. Когда пациент меняет положение тела они возвращаются на место. Целостность мембраны не нарушается, грыжевой мешок отсутствует.
Самый распространённый, приобретенный вид грыжи пищевода диафрагмы. При этом наблюдается свободное проникновение брюшной части пищевода, сфинктера и фундального отдела желудка в полость груди через отверстие пищевода, которое патологически расширено. Когда пациент меняет положение тела они возвращаются на место. Целостность мембраны не нарушается, грыжевой мешок отсутствует.
Симптомы скользящей грыжи не наблюдаются. Но при увеличенных размерах грыжи возвращение в правильное анатомическое положение не происходит. Образование становится фиксированным за счет сформированных спаек в мешке грыжи и присасывания грудной полости. Укороченный пищевод также препятствует возвращению.
Аксиальные грыжи делятся на несколько подвидов:
- пищеводные;
- кардио-фундальные;
- субтотально или тотально-желудочные.

Если появляется рефлюкс содержимого желудка в пищевод, то назначается операция, в простых формах лечение не требуется.
Параэзофагеальная
 Врожденная, развивается у эмбриона из отростка брюшины заднего средостения, который становится грыжевым мешком. Местонахождение грыжи – ниже диафрагмы. Данный вид встречается редко. Сзади часто в него входит часть желудка. Поэтому у пациентов до развития грыжи уже имеется грыжевой мешок. Дистальный отдел не изменен.
Врожденная, развивается у эмбриона из отростка брюшины заднего средостения, который становится грыжевым мешком. Местонахождение грыжи – ниже диафрагмы. Данный вид встречается редко. Сзади часто в него входит часть желудка. Поэтому у пациентов до развития грыжи уже имеется грыжевой мешок. Дистальный отдел не изменен.
Параэзофагеальные грыжи прогрессируют быстро, причиной является высокое внутрибрюшное давление, способствующее проталкиванию желудка в грудную клетку. Грыжи требуют оперативного лечения, независимо от симптомов.
Бывают двух типов: фундальные и антральные. Поддается смещению дно и большая кривизна желудка, кардия и терминальный отдел пищевода остаются неизменными. Место проникновения грыжи распространяется в грудной отдел пищевода, который уменьшается в длину. Короткий грудной желудок часто является следствием рубцовых изменений.
По объему органов, проникающих в грудную полость из брюшного отдела, различают степени хиатальной грыжи:
- I степень характеризуется переходом абдоминального отдела пищевода в грудную полость, расположение кардия – занимает уровень диафрагмы, заметно поднятие желудка по диафрагме.
- II степень отличается большей площадью выхода желудка в область пищеводного отверстия.
- ІІІ степень наблюдаются объемные выходы дна, тела и даже антрального отдела желудка.
- IV степень – самая серьезная грыжа, характеризуется выпадением других органов брюшной полости.

Методы лечения
Способ лечения определяется от объема, стадии и месторасположения диафрагмальной грыжи.
Консервативная терапия
При повторном возникновении грыжи операция заменяется консервативным лечением, которое уменьшает заброс желудочного содержимого в пищевод, кишечного в желудок, снижает кислотность желудочного сока и лечит текущие заболевания. При небольших размерах грыжи и строгих противопоказаниях к оперативному лечению используется диетическое питание.
Питание должно быть сбалансированным, общее количество калорий в сутки – 1800–2000. Лечение диетой основывается на 6 аспектах:

- Ограничить простые углеводы (сладкое, мучное) и продукты, вызывающие вздутие (газировка, бобовые, капуста). Это исключит провоцирование выхода раздутых петель кишечника и желудка в полость груди.
- Исключить кислую пищу (соки, цитрусовые, вишни, яблоки), чтобы кислота не разъедала слизистые оболочки желудка и пищевода.
- Отказаться от жареного, копченного, маринованного, острого, чтобы не вызывать обильное образование желудочного сока.
- Включить в рацион продукты полезные для работы ЖКТ (свекла, чернослив, сухофрукты).
- Употреблять щелочные минеральные воды.
- Принимать пищу маленькими дозами, за 3 часа до сна.
Лечение медикаментами разных групп применяется для снижения симптомов диафрагмальной грыжи:
- Для снижения выработки желудочного сока – холинолитики.
- Для устранения гипертонуса мышц желудка и кишечника, снижение болевых ощущений – спазмолитики.
- Препятствующие разрушающему действию соляной кислоты – обволакивающие.
- Снижающие синтез соляной кислоты с желудочным соком – препараты, понижающие образование соляной кислоты.
- Нейтрализующие кислотность желудочного сока.

Хирургическое лечение
Полное выздоровление возможно только при лечении грыжи оперативным путем.
Операции проводятся тремя способами:
- Ушивание отверстия, через которые выходят органы.
- Фиксация к передней стенке живота.
- Подшивание дна желудка к пищеводу.

Самый эффективный метод операции – лапароскопия.
Особенности проведение лапароскопической операции
Лапароскопия является современным методом хирургии. Суть лечения – удаление грыжи пищеводного отверстия диафрагмы (ГПОД). Операция длится в среднем 1 час.
Особенность лапароскопии заключается в технологии проведения операции. Хирургические манипуляции происходят через минимальное отверстие на теле. Хирург проводит операцию по увеличенному изображению на мониторе, где видны тончайшие анатомические образования, что позволяет достигать высоких результатов.
Пациент находится в горизонтальном положении, с приподнятым краем у головы на 30 градусов. Ноги разведены и приподняты, в таком положении получается максимальный обзор.
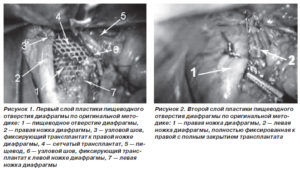
Для проведения операции выполняется несколько проколов: на 5 см выше пупка в центре, 5 см ниже мечевидного отростка, 5 см от реберной дуги слева и справа. Через первый прокол вводится лапароскоп и углекислый газ для раздвижения внутренних органов. Отверстие с правой стороны служит для фиксации печени, чтобы открыть свободный доступ к операции. Левый прокол служит для смещения желудка. Хирург делает операцию через верхний и подреберный прокол. После освобождения зоны проводится ушивание отверстия пищевода.
Если возникают показания, то проводятся экстренные операции традиционным методом.
Противопоказания к операции
Существуют состояния, при которых лечение операцией по удалению грыжи пищевода категорически запрещается (в определенный период или совсем). К таким ситуациям относятся следующие условия:
- Нарушение свертываемости крови.
- Период проявление острой формы инфекционного заболевания или обострение хронического.
- Декомпенсация сахарного диабета, почек, печени.
- Заболевания сердечно-сосудистой системы.
- Наличие онкологических образований.
- Нарушения функций органов дыхания.
- Беременность.
- Неспособность ввести дистальный отдел пищевода вниз брюшной полости (малый размер органа из-за перенесенных язв, стриктур, фиброза).
- Рецидив грыжи после оперативного вмешательства торакальным или абдоминальным доступом.
- Пациентам с рецидивом после операции ГПОД с рефлюксом.
- Проведение накануне гастрэктомии и спленэктомии.
- Нарушения моторики пищевода (диффузные спазмы и наличие слабых непропульсивных перистальтических волн).
При наличии данных состояний хирургическое лечение противопоказано, лечение проводится другими методами.
Послеоперационный период
В большинстве случаев лапароскопия протекает без осложнений, период восстановления характеризуется быстрым и безболезненным выздоровлением.

Уже на следующий день после операции пациент может вставать и пить жидкость в небольших количествах (300 мл в сутки). В течение первых дней пища проходит трудно, возникает дискомфорт при глотании. Поэтому со вторых суток разрешается есть порцию жидкого низкокалорийного супа для минимальной нагрузки на пищевод.
В течение двух месяцев пациент должен соблюдать строгую диету. Консистенция пищи постепенно изменяется на мягкую. Продукты должны быть температуры тела, горячая или холодная еда приводит к нарушениям прохождения пищи по отечной кардии. Точные рекомендации по питанию назначает лечащий врач, основываясь на особенностях проведения операции и на процессе восстановления.
Соблюдение всех ограничений постоперационного периода важно для полного функционирования прооперированных органов. После снятия швов пациент наблюдается около недели и направляется на выписку. Через 2–3 недели восстанавливается трудоспособность больного.
Осложнения послеоперационного периода
Последствия оперативного вмешательства могут проявляться практически сразу. Ранние осложнения:
- Расхождение швов.
- Боли в груди.
- Трудности с прохождением пищи.
- Воспалительный процесс.

Основные осложнения:
- Возникновение рецидива.
- Кровотечение.
- Прободение пищевода, желудка.
- Пневмоторакс.
- Перитонит или медиастинит.
- Анемия.
- Рак пищевода.
- Нарушение проходимости.

Осложнения возникают из-за индивидуальных особенностей человека, врачебных ошибок, проведение операции при противопоказаниях к ней. Медикаментозная профилактика в послеоперационном периоде включает прием антибиотиков, анальгетиков, прокинетиков. Важно избегать провоцирующие факторы рецидива:
- Переедание.
- Тяжелые физические нагрузки.
- Обтягивающая узкая одежда.
- Нарушение стула (запор, метеоризм).
- Проводить своевременное лечение заболеваний ЖКТ.
Лапароскопия считается самым бережным методом лечения, после которого легко восстанавливается анатомия брюшной полости. В результате пациент возвращается к полноценной жизни.